Generalidades de la Diabetes Mellitus tipo 2
La diabetes tipo 2 (una profunda alteración del metabolismo corporal)
Tradicionalmente y desde el descubrimiento de la insulina por Banting y Best en el año 1921, (un hito en la historia de la salud en el mundo y uno de los descubrimientos que más vidas han salvado) se le ha otorgado un papel central y casi exclusivo a la insulina en la producción de la diabetes mellitus.
Sin embargo, hay evidencia que sugiere que la disfunción en las interacciones paracrinas dentro del islote (parte del páncreas en donde se produce la insulina) pudieran jugar un papel clave en la aparición de trastornos en el metabolismo de los azúcares y las grasas y formar parte integral de un conjunto de factores que desencadenan la aparición de la diabetes tipo 2.
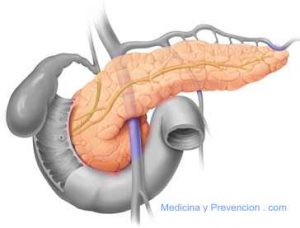
La porción endocrina del páncreas está constituida por los islotes de Langerhans, los cuales son estructuras de tamaño variable distribuidas por todo el páncreas especialmente en la cola, y representan apenas el 2% del volumen total de este órgano.
Dentro de los islotes destacan las células α y β (alfa y beta) encargadas de la síntesis y secreción de glucagón e insulina respectivamente, siendo estas 2 hormonas las principales reguladoras del metabolismo de la glucosa y de otros alimentos entre ellos las grasas y los aminoácidos.
Recientemente se ha dado énfasis a las acciones biológicas del glucagón, y su contribución en la aparición de la diabetes mellitus tipo II (llamada diabetes sacarina por los antiguos griegos que observaron que se producía orina en grandes cantidades y que ésta tenía sabor dulce), y las posibles intervenciones farmacológicas destinadas a modular sus efectos en el tratamiento de esta patología.
La diabetes mellitus tipo 2 está relacionada a cuatro condiciones:
1.- Herencia
2.- Mal funcionamiento de la insulina (síndrome metabólico)
3.- Obesidad, sobre peso o alimentación inadecuada
4.- Sedentarismo o falta de actividad física.
La herencia:
La enfermedad tiene fuertes tendencias hereditarias y los genes con los que nacemos no se pueden cambiar. Sin embargo, una investigación de la Universidad de Lund en Suecia muestra que podemos modificar la función de los genes a través de los cambios epigenéticos que tienen lugar en el curso de la vida.
La importancia de los factores genéticos se comenzó a plantear a partir de estudios realizados en gemelos, en los que se demostró una mayor incidencia de la enfermedad en gemelos o trillizos homocigotos que en gemelos heterocigotos, así como en estudios que mostraban una mayor prevalencia de la enfermedad en ciertas poblaciones, como los indios Pima de Norteamérica. También se demostró que los grados de sensibilidad a la insulina en los caucásicos son heredados y que los valores bajos se asocian a un mayor riesgo de desarrollo de la enfermedad. Por ejemplo en Querétaro, México, el 50% de la población adulta es diabética siendo una de las más altas incidencias del mundo.
La causa principal se desconoce pero se ha asociado a la alta ingesta de carbohidratos y a malos hábitos alimenticios.
Ahora bien, además de los factores genéticos, es bien conocida la presencia de factores ambientales, tales como el estilo de vida y la dieta, que influyen decisivamente en la aparición o no y en la intensidad de la enfermedad. A estos factores es que se achaca el aumento desproporcionado de la frecuencia de la DM en los últimos 30 años en que ha llegado a ser el tercer problema de salud mundial, después de la obesidad y la cardiopatía (con la cual además, está profundamente relacionada).
Con base en el papel de los factores genéticos, la DM2 puede dividirse en dos grandes grupos:
- monogénica y
- poligénica.
Las formas monogénicas se caracterizan por una elevada penetrancia, una edad de comienzo temprana y, habitualmente, PERO NO SIEMPRE, un cuadro clínico más grave con manifestaciones frecuentes de daño extrapancreático (daño a órganos blanco o diana) y con la condición de obesidad y, por lo tanto, resistencia a la insulina (RI) y se produce adicionalmente de un deterioro y muerte de la célula beta del páncreas.
Para vencer la RI, la célula beta inicia un aumento de la masa celular, produciendo mayor cantidad de insulina (hiperinsulinismo), que inicialmente logra compensar la resistencia, y mantener los niveles de glucemia normales. Este aumento de la insulina circulante favorece el funcionamiento de las células «insulino-dependientes» pero afecta gravemente a los tejidos que no tienen una dependencia directa de la insulina causando los demás problemas relacionados con el síndrome X como el hirsutismo, hipertensión, ovarios poliquísticos trastornos menstruales y esterilidad; obesidad centrípeta, acantosis nigricans y estrías cutáneas y otros problemas menores.
Con el tiempo, sin embargo, la célula beta pierde su capacidad para mantener la hiperinsulinemia compensatoria, produciéndose un déficit relativo de insulina con respecto a la RI. Aparece finalmente la hiperglucemia, inicialmente en los estados postprandiales y luego en ayunas, a partir de lo cual se establece el diagnóstico de DM2 .
Debido a su relación con la obesidad, se dice que todo obeso (con un IMC superior a 33) puede tener una de dos condiciones: O tener RI, o ser “metabólicamente sano” y, en este caso, el pronóstico del manejo de la obesidad es mucho mejor y el paciente responderá más adecuadamente a los planes de dieta y ejercicio físico.
El adipocito es la célula principal en todo el proceso ya que acumula ácidos grasos (AG) en forma de triglicéridos (TG) pero además, a través de múltiples señales, conocidas como las adipocinas, puede influenciar otros órganos. Su capacidad de almacenamiento se ve limitada por su tamaño; al alcanzar ocho veces el tamaño original, no puede seguir almacenando triglicéridos, generando migración de éstos a órganos que en condiciones normales no contienen estas sustancias como son el músculo esquelético (ME) y el hígado casando la EHNA conocida corrientemente como hígado graso. (ver http://www.doctorpiza.com/?p=4000)
El ME es el principal órgano blanco de la insulina, ya que allí se deposita por efecto de la hormona el 80% de la glucosa circulante y la llegada de los AG bloquea las señales de la insulina, lo que lleva a un incremento en la RI en el tejido muscular esquelético o liso.
La unión con la insulina fosforila (combina con fósforo) al sustrato del receptor de insulina 1 (IRS 1) en relación con el aminoácido tirosina, activando la vía de la fosfoinositol 3 cinasa (PI3K), la cual a su vez activa la translocacion del transportador específico de la glucosa, GLUT-4, desde el citoplasma hasta la membrana celular, generando poros que permiten la entrada de la glucosa a la célula. Con la llegada de los AG libres (AGL) se activa el diacilglicerol (DAG) y posteriormente la proteína cinasa C; ésta a su vez fosforila el IRS-1 pero ya no en la tirosina sino en la serina y, como consecuencia de esto, el IRS ya no queda disponible para la insulina, ocasionando la RI.
En una presentación ante la Asociacion Americana de Diabetes del 2010 se discutió la importancia de la resistencia a la insulina en el hígado, concluyendo que la producción endógena hepática de glucosa es fundamental en la hiperglucemia tanto de ayunas como postprandial, a través de la gluco-neogénesis o sea la síntesis de glucosa a partir de los aminoácidos por medio del fenómeno conocido como TRANS-AMINACIÓN en que las amino-tranferasas tienen un papel primordial.
La Diabetes es una enfermedad nutricional:
La importancia de la dieta en el tratamiento de la diabetes ha sido reconocida durante siglos por distintas culturas. Ya en el papiro de Ebers (1550 AC) se recomiendan intervenciones nutricionales específicas para tratar la diabetes. Lo mismo hacen Galeno y Areteo de Capadocia (s.II DC), y posteriormente Avicena (1020) y Abd El Latif Al Baghdadi (1225). Más recientemente y con el mayor conocimiento de la etiopatogenia de la diabetes aparecen la dieta de “Carne y Grasa” de Roll en 1797, las dietas completas de albúmina y grasas de Naunyn (1898), y las “Curas de Avena” de von Noorden (1938) .
Antes del descubrimiento de la insulina el manejo dietario era el único tratamiento posible para las personas con diabetes pero, durante el último medio siglo el escenario ha cambiado y hemos sido testigos del impactante aumento de la obesidad en todo el mundo por una «RELAJACIÓN DE LAS COSTUMBRES Y EL CONTROL» que ha hecho que tanto médicos como pacientes que se han vuelto «más fármaco-dependientes».
Es así como vemos que cualquier médico al que le llega un paciente diabético inicial (debut diabético) o con síndrome metabólico, inmediatamente recurre a los fármacos con muy poco énfasis en los aspectos de dieta y ejercicio y retorno a unas condiciones de vida saludables que pueden permitir la compensación de al menos el 30% de los casos sin recurrir a medicamentos y a disminuir las dosis de los mismos y evitar sus efectos secundarios, sobre todo relacionados con la insulina.
Si bien las causas de esta verdadera pandemia de obesidad y DM2, son múltiples, hay un aspecto que debe llamar nuestra atención: «hemos heredado los genes de nuestros ancestros cazadores y recolectores, quienes sobrevivieron por tener la capacidad de almacenar nutrientes como tejido adiposo para ser utilizados en periodos de carencia, los que son en la actualidad prácticamente inexistentes».
Lo anterior explica por qué una adecuada nutrición debe seguir siendo considerada el pilar del tratamiento de la diabetes aún cuando se dispone de numerosos tipos de insulina y fármacos hipo-glicemiantes .
Los objetivos de la terapia nutricional son lograr y mantener un nivel de glicemia y Hemoglobina Glicada A1c (HbA1c) normales o casi normales, mantener parámetros lipídicos que reduzcan el riesgo cardiovascular y lograr presiones arteriales en rangos aceptables y seguros.
En niños, adolescentes y mujeres embarazadas o en lactancia que presentan diabetes, la meta nutricional consiste en aportar una alimentación que sea suficiente para garantizar un crecimiento y desarrollo adecuados. Para quienes son tratados con insulina o fármacos insulino-secretores (sulfonilureas y meglitinidas) la terapia nutricional debe enfocarse en educar al paciente para mantener conductas seguras durante la realización del ejercicio físico que prevengan y traten la hipoglicemia, como asimismo ayudar a controlar la hiperglicemia durante enfermedades intercurrentes.
Alcanzar los objetivos nutricionales requiere de un equipo de profesionales coordinado que enfoque sus esfuerzos en la participación activa del paciente y la cooperación de sus familiares. Debido a la complejidad desde el punto de vista práctico que representan los aspectos nutricionales, es recomendable que la información y educación sea otorgada por un profesional nutricionista capacitado y con habilidad en implementar terapias de cambio de estilo de vida como el «COACHING NUTRICIONAL».
Diversos estudios han reportado mejorías del control metabólico con reducción de la HbA1c entre 0.25 y 2.9% con terapia nutricional y ejercicio físico moderado, luego de 3 a 6 meses de iniciada, observándose los mejores resultados en pacientes diabéticos de corta evolución. Esto resalta la importancia de implementar precozmente las intervenciones nutricionales. En cuanto a la periodicidad de los controles, se ha observado que las visitas mensuales o trimestrales (en pacientes ya compensados) logran no solamente una reducción sostenida de la HbA1c, sino también mejorías en los parámetros lipídicos y en las cifras de presión arterial.